Τι είναι;
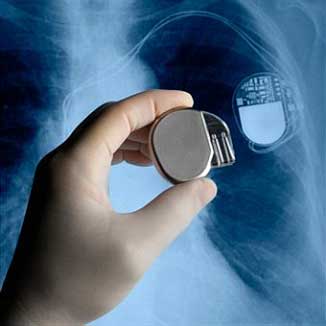
Οι εμφυτεύσιμοι βηματοδότες είναι μικρές συσκευές που χρησιμοποιούνται για την αποκατάσταση της χαμηλής καρδιακής συχνότητας. Αποτελούνται από την κυρίως συσκευή και τα ηλεκτρόδια (από 1 έως 3, ανάλογα με τον τύπο). Η συσκευή τοποθετείται με μια τομή 3-4 εκατ. κάτω από το υποδόριο, ενώ τα ηλεκτρόδια εισάγονται από τις φλέβες της περιοχής και δια του φλεβικού συστήματος οδηγούνται στο εσωτερικό της καρδιάς στις κατάλληλες θέσεις.
Η συσκευή παράγει χαμηλής ενέργειας ηλεκτρικά ερεθίσματα, που μέσω των ηλεκτροδίων, προκαλούν διέγερση της καρδιάς και δημιουργία καρδιακών παλμών.
Πως λειτουργούν;
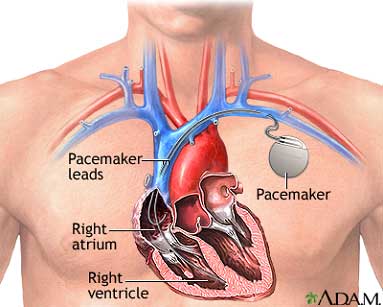
Όπως είπαμε, οι βηματοδότες αποτελούνται από την βηματοδοτική συσκευή και τα ηλεκτρόδια. Τα ηλεκτρόδια τοποθετούνται στον δεξιό κόλπο, στην δεξιά κοιλία και στο φλεβικό δίκτυο του στεφανιαίου κόλπου, αν πρόκειται για αμφικοιλιακό βηματοδοτικό σύστημα. Μέσω των ηλεκτροδίων, ο βηματοδότης μπορεί να δίνει τα ερεθίσματα για την δημιουργία καρδιακών παλμών (η λειτουργία αυτή λέγεται βηματοδότηση), αλλά μπορεί και να αισθάνεται τα ηλεκτρικά σήματα από την αυτόχθονη λειτουργία της καρδιάς (η λειτουργία αυτή λέγεται αίσθηση). Εάν υπάρχει αυτόχθονη καρδιακή λειτουργία, ο βηματοδότης αναστέλλεται και λειτουργεί η καρδιά από μόνη της. Εάν πάλι, δεν γίνει αισθητό κάποιο αυτόχθων καρδιακό ερέθισμα, ο βηματοδότης εκπέμπει ηλεκτρικά ερεθίσματα για να υποστηρίζει την συνεχή καρδιακή λειτουργία.
Σε ποιες περιπτώσεις πρέπει να μπει βηματοδότης;
Σε περίπτωση που έχουμε σύνδρομο νοσούντος φλεβοκόμβου, δηλαδή έχουμε δυσκολία παραγωγής ερεθισμάτων από τον φλεβόκομβο που βρίσκεται στον δεξιό κόλπο, έχουμε ανάγκη μόνο κολπικής βηματοδότησης, καθώς τις περισσότερες φορές η αγωγή του ερεθίσματος από τους κόλπους στις κοιλιές είναι φυσιολογική. Εκεί ο βηματοδότης δίνει βηματοδότηση μόνο στους κόλπους, χωρίς να υπάρχει ανάγκη για βηματοδότηση στις κοιλιές. Όλοι οι σύγχρονοι βηματοδότες έχουν αλγόριθμους πρόληψης της κοιλιακής βηματοδότησης, καθώς εάν υπάρχει φυσιολογική κολποκοιλιακή αγωγή είναι προτιμότερο οι κοιλίες να συστέλλονται φυσιολογικά και όχι με την τεχνητή παρέμβαση του βηματοδότη. Εάν από την άλλη μεριά, υπάρχει κολποκοιλιακός αποκλεισμός τότε συνήθως η παραγωγή των ερεθισμάτων από τους κόλπους είναι φυσιολογική, πάσχει όμως η δυνατότητα μεταφοράς αυτών των ερεθισμάτων στις κοιλιές. Εκεί ο βηματοδότης αντιλαμβάνεται τον αυτόχθονα κολπικό ρυθμό και όλα τα ερεθίσματα τα μεταφέρει στις κοιλιές για να μεταφραστούν σε καρδιακούς παλμούς. Υπάρχει φυσικά περίπτωση ο ασθενής να έχει και τις δύο ανωτέρω διαταραχές, οπότε ο βηματοδότης λειτουργεί με βηματοδότηση τόσο στους κόλπους όσο και στις κοιλιές.
Τύποι βηματοδοτών
Οι βηματοδότες διακρίνονται σε διάφορους τύπους που χρησιμοποιούνται ανάλογα με την πάθηση :
DDDR βηματοδότες ή διεστιακοί βηματοδότες
Είναι οι βηματοδότες που εμφυτεύονται συνήθως. Αποτελούνται από δύο ηλεκτρόδια: το ένα τοποθετείται στον δεξιό κόλπο και το άλλο στη δεξιά κοιλία. Κάθε ηλεκτρόδιο μπορεί τόσο να αισθάνεται όσο και να βηματοδοτεί τη συγκεκριμένη καρδιακή κοιλότητα. Η επεξεργασία από τα ηλεκτρονικά κυκλώματα του βηματοδότη, των λαμβανομένων καρδιακών σημάτων, σε συνδυασμό με τις προγραμματισμένες ρυθμίσεις λειτουργίας, εξασφαλίζουν την ομαλή συνεργασία των κόλπων και των κοιλιών στην καρδιακή συστολή και ένα απρόσκοπτο και συνεχή καρδιακό ρυθμό. Οι DDDR βηματοδότες χρησιμοποιούνται τόσο σε σύνδρομο νοσούντος φλεβοκόμβου όσο και σε κολποκοιλιακό αποκλεισμό.
VVIR βηματοδότες ή μονοεστιακοί βηματοδότες
Είναι βηματοδότες με μόνο ένα ηλεκτρόδιο στην δεξιά κοιλία. Χρησιμοποιούνται όταν ο ασθενής έχει χρόνια κολπική μαρμαρυγή, που δεν είναι δυνατόν με κανένα τρόπο να επανέλθει σε φυσιολογικό (φλεβοκομβικό) ρυθμό. Στην περίπτωση αυτή οι κόλποι ούτως ή άλλως δεν συστέλλονται, λόγω της κολπικής μαρμαρυγής και άρα δεν υπάρχει ανάγκη ούτε για αίσθηση ούτε για βηματοδότηση σε αυτούς.
VDDR βηματοδότες
Είναι βηματοδότες που διαθέτουν ένα μεν ηλεκτρόδιο, αλλά με διπλή λειτουργία. Μπορεί δηλαδή ο βηματοδότης δια μέσου αυτού του ηλεκτροδίου, να αισθάνεται και να βηματοδοτεί την κοιλιά, αλλά μόνο να αισθάνεται χωρίς να βηματοδοτεί στον κόλπο.
Χρησιμοποιείται σε ασθενείς με κολποκοιλιακό αποκλεισμό που δεν έχουν ανάγκη κολπικής βηματοδότησης. Όμως, με αυτά τα ηλεκτρόδια, η αίσθηση του κόλπου μπορεί να είναι προβληματική και στο μέλλον να δημιουργηθούν προβλήματα. Πλέον, τα VDDR βηματοδοτικά συστήματα τείνουν να μην χρησιμοποιούνται, παρά μόνο εάν υπάρχει αντικειμενική δυσκολία προώθησης και δεύτερου ηλεκτροδίου διά του φλεβικού συστήματος ή αν υπάρχει απειρία των χειριστών.
Βηματοδοτικά ηλεκτρόδια
Σε ποιους ασθενείς πρέπει να εμφυτεύονται;
Οι ασθενείς οι οποίοι έχουν ένδειξη για εμφύτευση βηματοδότη μπορούν αδρά να διακριθούν στις εξής κατηγορίες:
Ασθενείς με σύνδρομο νοσούντος φλεβοκόμβου
Εδώ πάσχει ο φυσιολογικός βηματοδότης της καρδιάς, ο φλεβόκομβος και για αυτό μπορεί να έχουμε είτε μεγάλη βραδυκαρδία. Οι ασθενείς εδώ έχουν πρόβλημα στην παραγωγή των καρδιακών ερεθισμάτων που παράγονται από την περιοχή του φλεβοκόμβου (βλ. Το ηλεκτρικό σύστημα της καρδιάς). Έτσι, μπορεί στην ηρεμία να έχουν πολύ χαμηλούς παλμούς (<40 ανά λεπτό), μπορεί να κάνουν παύσεις, που ορισμένες φορές να έχουν διάρκεια αρκετών δευτερολέπτων, προκαλώντας συμπτώματα, ενώ άλλες φορές μπορεί να μην έχουν τη δυνατότητα να ανεβάζουν τους καρδιακούς παλμούς όταν αυτό απαιτείται, πχ κατά τη διάρκεια της άσκησης. Συνήθως, εάν η μέση καρδιακή συχνότητα στο 24ωρο είναι < 50 σφύξεις ανά λεπτό, χωρίς την επίδραση φαρμακευτικών παραγόντων (β-αποκλειστών, βεραπαμίλης, διλτιαζέμης, digoxin κ.α.), ο ασθενής πάσχει από νόσος φλεβοκόμβου και αν έχει συμπτώματα χρειάζεται βηματοδότη. Το σύνδρομο νοσούντος φλεβοκόμβου συνήθως έρχεται με την πάροδο της ηλικίας και εμφανίζεται σε μεγάλες ηλικίες. Η φλεβοκομβική βραδυκαρδία των αθλητών είναι ένα εντελώς διαφορετικό φαινόμενο και δεν θα πρέπει να συγχέεται με το σύνδρομο νοσούντος φλεβοκόμβου.
Ασθενείς με κολποκοιλιακό αποκλεισμό
Εδώ είναι προβληματική η μεταφορά των ερεθισμάτων από τους κόλπους στις κοιλιές. Ο κολποκοιλιακός αποκλεισμός διακρίνεται σε 1ου, 2ου και 3ου βαθμού. Ένδειξη για βηματοδότη έχουν οι ασθενείς με δευτέρου βαθμού κολποκοιλιακό αποκλεισμό με συμπτώματα (σε μερικές περιπτώσεις και χωρίς να υπάρχουν συμπτώματα), όπως και με τρίτου βαθμού ή πλήρη κολποκοιλιακό αποκλεισμό. Μερικές φορές ο κολποκοιλιακός αποκλεισμός εκδηλώνεται άξαφνα με αποτέλεσμα κανένα ερέθισμα να μην διαβιβάζεται προς τις κοιλιές, η καρδιά να σταματά να συστέλλεται και να επέρχεται η συγκοπή. Σε αυτές τις περιπτώσεις η εμφύτευση βηματοδότη κρίνεται υπερεπείγουσα.
Ασθενείς με διδεσμιδικό ή τριδεσμιδικό αποκλεισμό και συγκοπτικό επεισόδιο
Ο διδεσμιδικός ή τριδεσμιδικός αποκλεισμός αφορά τη βλάβη των δεσμίδων (δεξιό, αριστερό σκέλος και ημισκέλη) που μεταφέρουν το ηλεκτρικό ερέθισμα από τον κολποκοιλιακό κόμβο προς τις κοιλιές (βλ. Το ηλεκτρικό σύστημα της καρδιάς). Σε τέτοιου είδους ασθενείς που έχουν κάνει συγκοπτικό επεισόδιο υπάρχει αυξημένη πιθανότητα κατά τη διάρκεια του επεισοδίου να συνέβη απότομη και πλήρης διακοπή της λειτουργίας όλων των δεσμίδων μεταφοράς του ερεθίσματος. Αυτό έχει ως συνέπεια το παροδικό σταμάτημα της καρδιάς, την απουσία αιματικής ροής προς τον εγκέφαλο και την απότομη απώλεια των αισθήσεων (συγκοπή ή συγκοπτικό επεισόδιο βλ. περισσότερα). Ασθενείς με τέτοιου είδους συμπτώματα πρέπει να διερευνώνται διεξοδικά και στις περισσότερες περιπτώσεις καταλήγουμε στην εμφύτευση βηματοδότη.
Σύνδρομο βραδυκαρδίας – ταχυκαρδίας
Μερικές φορές, εμφανίζονται ταχυαρρυθμίες που προκαλούν συμπτώματα στον ασθενή, όμως, η χορήγηση φαρμακευτικής αγωγής καταλήγει στο αντίθετο αποτέλεσμα με καταστολή του φυσιολογικού ρυθμού, δηλαδή βραδυκαρδία, που επίσης μπορεί να προκαλεί συμπτώματα. Σε αυτές τις περιπτώσεις εάν οι ταχυαρρυθμίες δεν είναι δυνατόν να αντιμετωπιστούν με άλλο τρόπο, μη φαρμακευτικό, πχ κατάλυση, τότε μπορεί να εμφυτευθεί βηματοδότης με σκοπό να ενισχυθεί η φαρμακευτική αγωγή στην προσπάθεια καταστολής των ταχυαρρυθμιών. Εάν και με την φαρμακευτική αγωγή δεν είναι δυνατή η καταστολή των κολπικών ταχυαρρυθμιών (συνηθέστερα της κολπικής μαρμαρυγής), τότε μπορεί να γίνει κατάλυση του κολποκοιλιακού κόμβου, δηλαδή ένας τεχνητός πλήρης κολποκοιλιακός αποκλεισμός που θα αποτρέπει την αυξημένη καρδιακή συχνότητα λόγω των κολπικών ταχυαρρυθμιών, αλλά θα κάνει μόνιμα εξαρτημένο τον ασθενή από τον βηματοδότη.
Επιλογή του τύπου βηματοδότη
Η επιλογή του τύπου του βηματοδότη αλλά και των ηλεκτροδίων που θα χρησιμοποιηθούν, πρέπει να γίνεται από τον καρδιολόγο-ηλεκτροφυσιολόγο στο αντίστοιχο κέντρο, ανάλογα με την πάθηση και τα ιδιαίτερα χαρακτηριστικά του κάθε ασθενούς.
Γενικά θα πρέπει να έχουμε υπόψη μας τα κάτωθι:
- Η επιλογή του απλούστερου βηματοδότη (δηλ.,του VVIR, βλ. ανωτέρω) πρέπει να γίνεται μόνο στους ασθενείς που έχουν χρόνια κολπική μαρμαρυγή, στους οποίους δεν υπάρχει πιθανότητα η κολπική μαρμαρυγή να αποκατασταθεί στο μέλλον, είτε από μόνη της, είτε με ιατρική παρέμβαση. Αρκετές φορές, επιλέγεται λάθος εμφύτευση VVIR βηματοδότη σε ασθενείς που έχουν παροδική κολπική μαρμαρυγή και σύνδρομο νοσούντος φλεβοκόμβου. Αυτό μπορεί να γίνεται, είτε λόγω μειωμένης εμπειρίας στην εμφύτευση του ηλεκτροδίου για τον δεξιό κόλπο, είτε με σκοπό την μείωση του οικονομικού κόστους της επέμβασης. Η πρακτική αυτή, που δυστυχώς την βλέπουμε να ακολουθείτε σε κάποια δημόσια νοσοκομεία, παραμένει μία λάθος επιλογή. Ειδικά, εάν συνεχίζει να υπάρχει φλεβοκομβικός ρυθμός, αναστρέφεται η φυσιολογική διαδοχική λειτουργία της καρδιάς (δηλαδή, η συστολή των κοιλιών προηγείται της συστολής των κόλπων, αντί για το αντίστροφο που είναι το φυσιολογικό). Το φαινόμενο αυτό μπορεί να οδηγήσει στο λεγόμενο σύνδρομο βηματοδότη που προκαλεί έντονη δύσπνοια στον ασθενή και μπορεί να καταλήξει μέχρι και σε σοβαρή καρδιακή ανεπάρκεια.
- Η επιλογή εμφύτευσης του VDDR βηματοδότη (βλ. ανωτέρω) σε ασθενείς με πλήρη κολποκοιλιακό αποκλεισμό, μπορεί να είναι αποδεκτή επιλογή, καθώς χρησιμοποιούμε μόνο ένα ηλεκτρόδιο με διπλή λειτουργία και έτσι η επέμβαση γίνεται απλούστερη. Αυτό μπορεί να επιχειρείται υπό την προϋπόθεση ότι οι κόλποι δεν χρειάζονται ή δεν πρόκειται να χρειαστούν βηματοδότικη υποστήριξη. Ωστόσο, πολλές φορές, όπως έχει δείξει η κλινική εμπειρία, η διπλή λειτουργία του ηλεκτροδίου δεν παραμένει επί μακρόν και άρα στο μέλλον δημιουργούνται προβλήματα. Επομένως, έχει καθιερωθεί, τουλάχιστον στα κέντρα που διαθέτουν ικανή εμπειρία, η εμφύτευση DDDR βηματοδοτών, δηλαδή βηματοδοτών με δύο ηλεκτρόδια και στους ασθενείς με πλήρη κολποκοιλιακό αποκλεισμό.
- Η εμφύτευση βηματοδοτών συμβατών με μαγνητικό τομογράφο είναι κεφαλαιώδους σημασίας ειδικά σε ασθενείς οι οποίοι έχουν παθήσεις που πρέπει να παρακολουθούνται με μαγνητική τομογραφία. Ωστόσο, δυνητικά όλοι οι ασθενείς μπορεί να χρειαστούν μαγνητική τομογραφία στο μέλλον. Κατά συνέπεια, πιστεύουμε πως τέτοιου είδους βηματοδοτικά συστήματα πρέπει να εμφυτεύονται σε όλους τους ασθενείς. Διαβάστε περισσότερα…
- Στους ασθενείς οι οποίοι έχουν καρδιακή ανεπάρκεια με χαμηλό κλάσμα εξώθησης και είναι αναγκαίο να υποστηρίζονται βηματοδοτικά οι κοιλιές, πρέπει να εμφυτεύεται αμφικοιλιακο σύστημα ( βηματοδότης ή απινιδωτής).
- Ο τύπος των σύγχρονων βηματοδοτών χωρίς καλώδια, είναι μέχρι σήμερα ο απλούστερος τύπος, δηλαδή, VVIR βηματοδότης. Άρα, αυτές οι πανάκριβες συσκευές δεν θα πρέπει να εμφυτεύονται σε περιπτώσεις που η VVIR βηματοδότηση μπορεί να αποδειχθεί επιβλαβής, όπως αναφέραμε ανωτέρω. Οι ενδείξεις των βηματοδοτών αυτών, που βρίσκονται ακόμη σε πολύ υψηλές τιμές και δεν καλύπτονται από τα δημόσια ασφαλιστικά ταμεία, πρέπει να περιορίζονται στις περιπτώσεις εκείνες που χρειάζεται βηματοδότης μόνο μιας κοιλότητας (VVIR βηματοδότης) ή σε περιπτώσεις που είναι ανέφικτη, δύσκολη και πιθανόν επιζήμια η πρόσβαση των συμβατικών βηματοδοτικών συστημάτων από τις συνήθεις φλεβικές οδούς. Διαβάστε περισσότερα…
Διαδικασία επέμβασης
Η επέμβαση εμφύτευσης βηματοδότη γίνεται στο αιμοδυναμικό εργαστήριο με τοπική αναισθησία. Δεν απαιτείται κάποια ιδιαίτερη προεπεμβατική προετοιμασία. Εάν ο ασθενής λαμβάνει αντιπηκτικά φάρμακα θα πρέπει να γίνει συνεννόηση τους γιατρούς για να καθοριστεί ο τρόπος χορήγησης πριν και μετά την επέμβαση. Σε περιπτώσεις που υπάρχει η κολπική μαρμαρυγή και αυξημένος κίνδυνος για θρομβοεμβολικά επεισόδια, μπορεί η αντιπηκτική αγωγή να μην διακοπεί καθόλου. Λίγο πριν την επέμβαση, χορηγείται ενδοφλέβια αντιβίωση για λόγους μικροβιακής προφύλαξης. Κατά την επέμβαση, που έχει συνήθως διάρκεια μισή με μία ώρα, γίνεται μία τομή 3-4 εκατοστών στην περιοχή κάτω από την κλείδα (μπορεί να χρησιμοποιηθεί τόσο η δεξιά όσο και η αριστερή πλευρά). Διαμέσου της υποκλειδίου ή της κεφαλικής φλέβας, εισάγονται 1 ή2 ηλεκτρόδια και τοποθετούνται στην δεξιά κοιλία ή και στον δεξιό κόλπο (για την περίπτωση αμφικοιλιακής βηματοδότησης εισάγεται ηλεκτρόδιο και στο φλεβικό δίκτυο του στεφανιαίου κόλπου). Τα ηλεκτρόδια αφού τοποθετηθούν στις επιθυμητές θέσεις και επιβεβαιωθεί με μετρήσεις η καλή τους λειτουργία, καθηλώνονται με ράμματα στον υποκείμενο μυ για να σταθεροποιηθούν. Κατόπιν, συνδέεται με αυτά η συσκευή του βηματοδότη, η οποία τοποθετείται κάτω από το υποδόριο σε ειδικά διανοιγόμενη θήκη. Τέλος, συρράπτεται η τομή και ο ασθενής επιστρέφει στον θάλαμο. Η κινητοποίηση γίνεται την ίδια ή την επόμενη μέρα και συνήθως απαιτείται μία μόνο διανυκτέρευση στο νοσοκομείο. Τις πρώτες ημέρες πιθανόν να υπάρχει ήπιος πόνος στην περιοχή, που όμως αντιμετωπίζεται με κοινά παυσίπονα.
Παρακολούθηση ασθενών με βηματοδότη
Οι βηματοδότες παρακολουθούνται εξωτερικά μέσω ειδικών φορητών υπολογιστών, των προγραμματιστών, που διατίθενται στα νοσοκομεία που διενεργούν τέτοιες επεμβάσεις. Κάθε κατασκευαστικός οίκος έχει και το δικό του προγραμματιστή. Με τον προγραμματιστή μπορούμε να ελέγχουμε τη λειτουργία του βηματοδότη, καθώς επίσης να δίνουμε εντολές και να κάνουμε τις ρυθμίσεις που χρειάζονται. Ο πρώτος έλεγχος συνήθως γίνεται ένα μήνα μετά την εμφύτευση και εν συνεχεία οι ασθενείς παρακολουθούνται ανά εξάμηνο ή ανά έτος.
Σε κάθε έλεγχο με τον προγραμματιστή, ελέγχουμε τη λειτουργία των ηλεκτροδίων, την πληρότητα της μπαταρίας της συσκευής και επίσης μπορούμε να ανασύρουμε από τη μνήμη καταγεγραμμένα επεισόδια αρρυθμίας. Έτσι λαμβάνουμε γνώση για την αρρυθμική δραστηριότητα του ασθενούς και μπορούμε να τροποποιήσουμε πχ τη φαρμακευτική θεραπεία.
Αλλαγή στον τρόπο ζωής μετά την εμφύτευση βηματοδότη
Αμέσως μετά την εμφύτευση, μπορεί να υπάρχει πόνος στην περιοχή της τομής, όμως είναι κάτι παροδικό και αντιμετωπίσιμο με απλά παυσίπονα. Με το πέρασμα των ημερών απαλύνετε η αρχική αίσθηση και οι περισσότεροι ασθενείς δεν νιώθουν καν την ύπαρξη ξένου σώματος. Κατά το αρχικό διάστημα των 2 πρώτων μηνών, αλλά κυρίως κατά τις πρώτες 15 μέρες, δίνεται η οδηγία για ήπιες κινήσεις στο σύστοιχο άνω άκρο, καθώς ο μυς που κινεί το χέρι είναι αυτός, πάνω στον οποίο στερεώνονται τα ηλεκτρόδια. Συνήθως οι σύγχρονοι βηματοδότες δεν έχουν αλληλεπιδράσεις με με συνήθεις ηλεκτρικές και ηλεκτρονικές οικιακές συσκευές της καθημερινότητας. Επίσης στο εξωτερικό περιβάλλον τα ανιχνευτικά μηχανήματα σε τράπεζες, πολυκαταστήματα και αεροδρόμια δεν δημιουργούν πρόβλημα. Συνήθεις τεχνικές εργασίες με χρήση ηλεκτρικών μηχανημάτων συνήθως δεν δημιουργούν πρόβλημα.
Αναφορικά σε ιατρικές εξετάσεις, οι ασθενείς που έχουν βηματοδότη δεν επιτρέπεται να κάνουν μαγνητική τομογραφία, εκτός εάν διαθέτουν βηματοδοτικό σύστημα συμβατό με μαγνητική τομογραφία. Διαβάστε περισσότερα…
Γενικώς, τα άτομα που βάζουν βηματοδότη μπορεί να έχουν μία φυσιολογική ζωή και μερικές φορές οι δραστηριότητές τους, εξαιτίας της ασφάλειας που τους παρέχει η βηματοδοτική στήριξη, να είναι περισσότερες και εντονότερες.
Επιπλοκές – παρενέργειες
Συνήθως οι επεμβάσεις εμφύτευσης βηματοδότη είναι εξαιρετικά ασφαλείς, ακόμα και όταν διενεργούνται σε υπερήλικα άτομα. Τα άτομα μεγάλης ηλικίας (>80-85 έτη) αποτελούν την μεγάλη πλειονότητα των ασθενών που χρειάζονται βηματοδότη. Σαφώς οι επιπλοκές είναι λιγότερες όσο εμπειρότερο είναι το κέντρο και ο γιατρός που διενεργεί την επέμβαση. Ωστόσο, περιστασιακά μπορεί να παρατηρηθούν οι κάτωθι επιπλοκές:
Αιμάτωμα θήκης
Είναι το αιμάτωμα που δημιουργείται στην περιοχή, ιδίως όταν ο ασθενής λαμβάνει αντιθρομβωτικά φάρμακα. Είναι η συνηθέστερη επιπλοκή (5-10%). Συνήθως τα αιματώματα απορροφώνται και σπανίως απαιτείται διάνοιξη. Είναι σημαντική η έγκαιρη διάγνωση του αιματώματος και για την αντιμετώπισή του συνήθως απαιτείται τοποθέτηση πιεστικής περίδεσης για λίγες ημέρες στην περιοχή του βηματοδότη.
Μετακίνηση ηλεκτροδίου
Aν κάποιο ηλεκτρόδιο μετακινηθεί από τη θέση του δεν λειτουργεί από όπως θα έπρεπε και επηρεάζει συνολικά τη λειτουργία του βηματοδότη. Αυτό μπορεί να φανεί από το ηλεκτροκαρδιογράφημα ή από τον έλεγχο του βηματοδότη μέσω του προγραμματιστή. Η πιθανότητα μετακίνησης πάντα υπάρχει, αλλά είναι αντιστρόφως ανάλογη της εμπειρίας του διενεργούντος την επέμβαση. Στις περισσότερες περιπτώσεις μετακινήσεων ηλεκτροδίων απαιτείται επανατοποθέτηση με εκ νέου διάνοιξη.
Επιμόλυνση
H επιμόλυνση του βηματοδοτικού συστήματος συνήθως περιορίζεται επιφανειακά, στη θήκη και διακρίνεται από την ερυθρότητα της περιοχής και την έκκριση υγρών, συνήθως πύου. Συμβαίνει σε ποσοστό <0,5% και εμφανίζεται συνηθέστερα στις αντικαταστάσεις παρά στις αρχικές εμφυτεύσεις βηματοδοτών.
Έμφραξη – θρόμβωση της υποκλειδίου φλέβας
Πρόκειται για την φλέβα μέσα από την οποία περνούν τα ηλεκτρόδια του βηματοδότη. Αυτό μπορεί να δυσκολέψει την διέλευση του αίματος σε συνδυασμό με θρόμβο που μπορεί να δημιουργηθεί σε κάποιο σημείο. Εκδηλώνεται με οίδημα του σύστοιχο άνω άκρο, συνήθως λίγες μέρες μετά την επέμβαση. Η επιπλοκή αυτή συμβαίνει σε ποσοστό <0,5% και σχεδόν πάντα αποκαθίσταται με συντηρητική αγωγή εντός λίγων εβδομάδων.
Πνευμοθώρακας
Ο πνευμοθώρακας είναι η είσοδος αέρα από τον πνεύμονα στην θωρακική κοιλότητα, με αποτέλεσμα, στις πιο σοβαρές περιπτώσεις, την συμπίεση και συρρίκνωση του πνεύμονα και τη δημιουργία σοβαρών αναπνευστικών προβλημάτων. Συνήθως γίνεται από τρύπημα του πνεύμονα στην προσπάθεια παρακέντησης της παρακείμενης υποκλειδίου φλέβας για την εισαγωγή των ηλεκτροδίων. Πολλές φορές ο πνευμοθώρακας μπορεί να είναι ήπιας μορφής (μικρή ποσότητα αέρα) και απορροφάται με την πάροδο των ημερών, χωρίς να υπάρχει ανάγκη ιδιαίτερων θεραπευτικών παρεμβάσεων. Στις πιο σοβαρές περιπτώσεις που έχουμε συμπίεση του πνεύμονα (πνευμοθώρακας υπό τάση), χρειάζεται να τοποθετηθεί ένα μικρό σωληνάκι (bülau – μπιλάου) για την αποβολή του αέρα από την θωρακική κοιλότητα. Συνήθως η διαδικασία αυτή παρατείνει τη νοσηλεία 4-5 ημέρες. Ωστόσο, πρέπει να τονίσουμε ότι σε έμπειρα κέντρα, στα οποία λαμβάνονται αυστηρά μέτρα προσοχής, η επιπλοκή αυτή αποφεύγεται και οι κίνδυνοι για πνευμοθώρακα σχεδόν εκμηδενίζονται.
Επιπωματισμός
Συμβαίνει κατά την επέμβαση, όταν υπάρχει τραυματισμός της καρδιάς σε κάποιο σημείο από τα ηλεκτρόδια, ιδίως αυτά που είναι ενεργητικής καθήλωσης, κατά τρόπον ώστε, να εξέρχεται αίμα από την καρδιά και να γεμίζει το περικάρδιο, τον σάκο δηλαδή που περιβάλλει την καρδιά. Η επιπλοκή αυτή ευτυχώς είναι σπάνια 1-3 τοις χιλίοις και όταν συμβεί, πρέπει να αντιμετωπιστεί άμεσα με παρακέντηση του περικαρδίου και παροχέτευση του αίματος. Συνήθως, η αιμορραγία σταματά και η όλη κατάσταση απαιτεί μικρή παράταση της νοσηλείας, χωρίς να παραμένει κάποιο μόνιμο πρόβλημα. Πολύ σπανιότερα χρειάζεται χειρουργική παρέμβαση.
Αντικατάσταση του βηματοδότη
Όταν εξαντληθεί η μπαταρία του βηματοδότη, συνήθως 8 με 12 χρόνια από την αρχική εμφύτευση, πρέπει να αντικατασταθεί. Η μπαταρία περιλαμβάνεται στη βηματοδοτική συσκευή, η οποία με διάνοιξη του δέρματος αφαιρείται αφού πρώτα αποσυνδεθεί από τα υπάρχοντα ηλεκτρόδια. Στην θέση της τοποθετείται μια νέα βηματοδοτική συσκευή. Κατά την αντικατάσταση της βηματοδοτικής συσκευής τα παλαιά ηλεκτρόδια παραμένουν ως έχουν, εκτός εάν υπάρχει δυσλειτουργία, οπότε στην περίπτωση αυτή, μπορεί να προστεθεί καινούργιο/α ηλεκτρόδιο/α. Η επέμβαση αντικατάστασης γίνεται περίπου με τον ίδιο τρόπο που γίνεται και η αρχική εμφύτευση, ωστόσο είναι απλούστερη, διαρκεί λιγότερη ώρα και ο ασθενής μπορεί να εξέλθει και την ίδια μέρα.
