Η αρρυθμιογόνος μυοκαρδιοπάθεια της δεξιάς κοιλίας (στα αγγλικά Arrhythmogenic Right Ventricular Cardiomyopathy ή ARVC) είναι μία γενετική νόσος του καρδιακού μυός. Αυτό σημαίνει ότι μπορεί να μεταδίδεται κληρονομικά και έχει την αιτία της σε κάποια μετάλλαξη ενός ή περισσοτέρων γονιδίων. Η νόσος προσβάλλει κυρίως τη δεξιά κοιλία της καρδιάς, δηλαδή την κοιλότητα που προωθεί το αίμα προς τους πνεύμονες, όμως πολύ συχνά υπάρχει προσβολή, σε μικρότερη έκταση και της αριστερής κοιλίας, ίσως της βασικότερης εκ των τεσσάρων κοιλοτήτων της καρδιάς, που προωθεί το οξυγονωμένο αίμα, μέσω των αρτηριών, προς τα υπόλοιπα όργανα.
Μεγάλη συμβολή στην ανακάλυψη της νόσου είχε ο Έλληνας καρδιολόγος από τη Νάξο, Νίκος Πρωτονοτάριος, όταν το 1986 ερεύνησε μία σειρά ασθενών που παρουσίαζαν μυοκαρδιοπάθεια της δεξιάς κοιλίας, αρρυθμίες και μια χαρακτηριστική υπερκεράτωση παλαμών και πελμάτων και ασυνήθιστα σγουρό μαλλί. Ο συγκεκριμένος τύπος της νόσου ονομάστηκε «νόσος της Νάξου» και αργότερα ανακαλύφθηκε πως οφείλεται στη μετάλλαξη μιας πρωτεΐνης, της πλακογλοβίνης, που συνδέει μεταξύ τους τα καρδιακά κύτταρα.
Ποια είναι η αιτία της νόσου;
Η αρρυθμιογόνος μυοκαρδιοπάθεια της δεξιάς κοιλίας οφείλεται σε ελαττωματικές πρωτεΐνες που συνδέουν μεταξύ τους τα καρδιακά κύτταρα. Οι ελαττωματικές πρωτεΐνες δημιουργούνται εξαιτίας μεταλλάξεων που υπάρχουν σε συγκεκριμένα γονίδια και μεταδίδονται κληρονομικά.
Φυσιολογικά τα καρδιακά κύτταρα συνδέονται μεταξύ τους με ισχυρούς πρωτεϊνικούς δεσμούς (Εικόνα 1Α). Εάν αυτή η σύνδεση είναι ελαττωματική, η συνοχή των κυττάρων διαταράσσεται, ειδικά σε συνθήκες στρες (Εικόνα 1Β) και οργανισμός στην προσπάθειά του να επουλώσει αυτή τη βλάβη εναποθέτει ινώδη ιστό και λίπος στις μεταξύ τους περιοχές (Εικόνα 1Γ). Αυτή η διαταραχή στη συνοχή των κυττάρων δυσκολεύει τη μετάδοση του ηλεκτρικού ερεθίσματος, δηλαδή την απρόσκοπτη ηλεκτρική επικοινωνία των κυττάρων και είναι υπεύθυνη για δημιουργία κοιλιακών αρρυθμιών που μερικές φορές μπορεί να καταστούν ακόμα και μοιραίες.
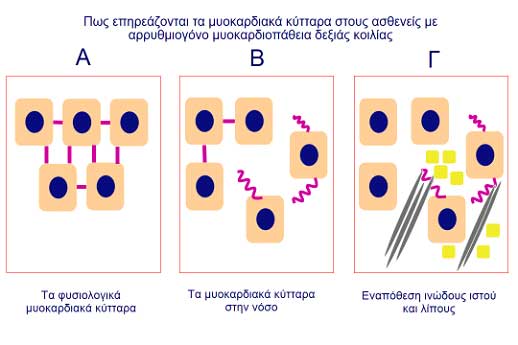
Εικόνα 1
Πως κληρονομείται η νόσος;
Στο σώμα μας υπάρχουν χιλιάδες κύτταρα. Κάθε κύτταρο έχει τον πυρήνα του, στον οποίο περιέχονται όλες οι πληροφορίες που κάνουν τον καθένα από μας ξεχωριστό. Οι πληροφορίες αυτές είναι εγγεγραμμένες στα γονίδιά μας (Εικόνα 2)
 Εικόνα 2
Εικόνα 2
Κληρονομούμε ένα σετ χρωμοσωμάτων και άρα ένα σετ γονιδίων από κάθε γονέα μας για να σχηματιστούν ζευγάρια. Κάποιο γονίδιο έχει λάθος, δηλαδή, όπως λέμε, κάποια μετάλλαξη, τότε μπορεί να παράγει μία ελαττωματική πρωτεΐνη η οποία να επιτελεί μία ελαττωματική λειτουργία στον οργανισμό και έτσι να προκύπτει μία νόσος όπως η αρρυθμιογόνος μυοκαρδιοπάθεια της δεξιάς κοιλίας. Η μετάλλαξη αυτή στο συγκεκριμένο γονίδιο μεταδίδεται στις επόμενες γενιές. Το αν κάποια μετάλλαξη θα εκδηλωθεί ως νόσος εξαρτάται από πολλούς και πολλές φορές άγνωστους παράγοντες.
Ένα από τα συνηθισμένα μοντέλα κληρονομικότητας στην αρρυθμιογόνο μυοκαρδιοπάθεια της δεξιάς κοιλία είναι κατά τον «αυτοσωματικό επικρατούντα χαρακτήρα». Κάθε παιδί έχει 50% πιθανότητα να κληρονομήσει τη μετάλλαξη από ένα νοσούντα γονέα. Όμως καθένας που έχει τη μετάλλαξη δεν είναι βέβαιο οτι θα νοσήσει. Το φαινόμενο αυτό είναι γνωστό ως ατελής διεισδυτικότητα (βλ. Εικόνα 3). Με αυτό τον τρόπο φαίνεται ότι η νόσος παρακάμπτει κάποιες γενιές και εμφανίζεται στις επόμενες.
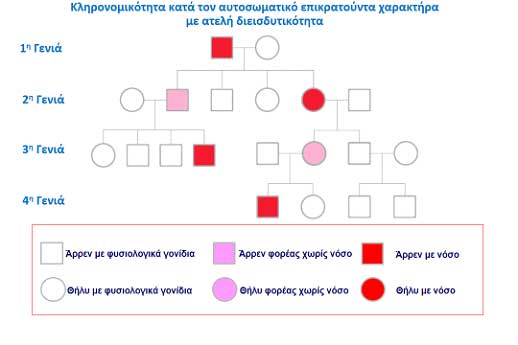
Εικόνα 3. Οικογενειακό δένδρο. Κληρονομικότητα κατά τον αυτοσωματικό επικρατούντα χαρακτήρα με ατελή διεισδυτικότητα.
Ένας άλλος τρόπος κληρονομικότητας που συναντιέται στην αρρυθμιογόνο μυοκαρδιοπάθεια της δεξιάς κοιλίας είναι ο αυτοσωματικός υπολειπόμενος. Αυτό σημαίνει ότι ένα άτομο για να νοσήσει πρέπει να πάρει δύο παθολογικά γονίδια. Επίσης αν είναι φορέας δεν νοσεί αλλά μπορεί να μεταδώσει τη νόσο (βλ. Εικόνα 4)
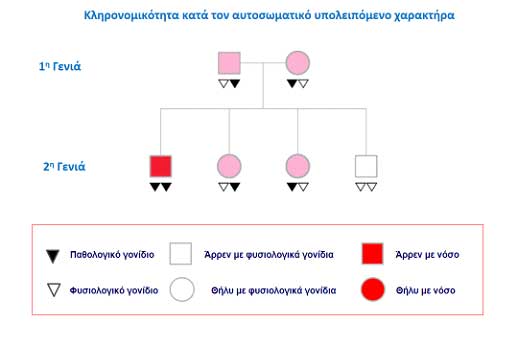
Εικόνα 4. Οικογενειακό δένδρο. Κληρονομικότητα κατά τον αυτοσωματικό υπολειπόμενο χαρακτήρα.
Συμπτώματα
Πολλές φορές οι ασθενείς μπορεί να μην ή να έχουν ελάχιστα έχουν συμπτώματα. Άλλες φορές να εμφανίζουν μια σειρά συμπτωμάτων:
⦁ Αίσθημα παλμών: προέρχεται από έκτακτες κυρίως κοιλιακές συστολές ή από σύντομα επεισόδια ταχυκαρδίας.
⦁ Λιποθυμία ή συγκοπή: και αυτό το σύμπτωμα συνήθως απότοκο αρρυθμιών.
⦁ Οιδήματα (κυρίως κάτω άκρων). Αυτό συμβαίνει όταν η δεξιά κοιλία έχει τέτοια δομική δυσλειτουργία που δεν μπορεί να προωθήσει το αίμα (κατακράτηση υγρών).
⦁ Δύσπνοια (κυρίως στην κόπωση), κάτι που μπορεί να προκαλείται από τη δυσλειτουργία της δεξιάς κοιλίας, από αρρυθμίες, όπως επίσης και από δυσλειτουργία της αριστεράς κοιλίας.
Αρρυθμίες
Εξαιτίας των δομικών δυσλειτουργιών που περιγράψαμε παραπάνω, το ηλεκτρικό ερέθισμα της καρδιάς μπορεί να διαταραχθεί και να προκληθούν αρρυθμίες:
⦁ Έκτακτες κοιλιακές συστολές. Είναι η συνηθέστερη αρρυθμία στην αρρυθμιογόνο μυοκαρδιοπάθεια της δεξιάς κοιλίας. Είναι συστολές που συμβαίνουν διακόπτοντας το φυσιολογικό ρυθμό προερχόμενες από τις κοιλιές της καρδιάς (κυρίως τη δεξιά κοιλία), χωρίς να ακολουθούν τη φυσιολογική πορεία του ηλεκτρικού καρδιακού ερεθίσματος, δηλαδή από τους κόλπους προς τις κοιλιές.
⦁ Κοιλιακή ταχυκαρδία. Είναι ένας συνεχόμενος ρυθμός πού προέρχεται από τις κοιλιές της καρδιάς. Μπορεί να κρατάει λίγο (έως 30 δευτερόλεπτα) και ονομάζεται μη εμμένουσα ή να παραμένει για περισσότερο και τότε ονομάζεται εμμένουσα.
⦁ Κοιλιακή μαρμαρυγή. Είναι μία δυνητικά θανατηφόρος αρρυθμία αν δεν αντιμετωπιστεί άμεσα με απινίδωση (ηλεκτρικό σοκ που επαναφέρει την καρδιά).
⦁ Κολπική μαρμαρυγή. Είναι μία αρρυθμία των κόλπων που κάνει την καρδιά να χτυπά άρρυθμα και γρήγορα, συνήθως δεν είναι επικίνδυνη, όμως μπορεί να δημιουργεί συμπτώματα και να προδιαθέτει σε δημιουργία θρόμβων και εμβολικών / εγκεφαλικών επεισοδίων.
Διάγνωση
Η διάγνωση της αρρυθμιογόνου μυοκαρδιοπάθειας της δεξιάς κοιλίας βασίζεται στο ιατρικό ιστορικό, στο οικογενειακό ιστορικό, στη φυσική εξέταση και σε εξετάσεις όπως: ηλεκτροκαρδιογράφημα, συμψηφιστικό ηλεκτροκαρδιογράφημα, holter ρυθμού, υπερηχογράφημα καρδιάς, μαγνητική ή αξονική τομογραφία καρδιάς. Ακόμη μπορεί να χρειαστεί ηλεκτροφυσιολογική μελέτη, στεφανιογραφία (για τον αποκλεισμό στεφανιαίας νόσου) ή πιο σπάνια ιστολογική μετά από βιοψία καρδιάς.
Η μαγνητική τομογραφία είναι ίσως η απεικονιστική εξέταση με τη μεγαλύτερη ακρίβεια απεικόνισης των υπόπτων και παθολογικών περιοχών στο μυοκάρδιο της δεξιάς αλλά και της αριστερής κοιλίας. Δυστυχώς, δεν μπορεί να γίνει σε ασθενείς που έχουν ήδη εμφυτευμένο απινιδωτή (αν και σήμερα βάζουμε απινιδωτές που είναι συμβατοί με διενέργειας μαγνητικής τομογραφίας), αλλά συνήθως η διάγνωση γίνεται πριν την εμφύτευση απινιδωτή.
Τα στοιχεία που πρέπει να αναζητηθούν και που κάνουν τη διάγνωση πιο βέβαιη είναι τα εξής:
⦁ Εμφανή διαταραχή στο μυοκάρδιο της δεξιάς κοιλίας
⦁ Παθολογικό ηλεκτροκαρδιογράφημα
⦁ Παρουσία αρρυθμιών ενοχοποιητικών για τη νόσο
⦁ Οικογενειακό ιστορικό της νόσου.
Θεραπεία
Η θεραπεία της αρρυθμιογόνου μυοκαρδιοπάθειας της δεξιάς κοιλίας στρέφεται στην πρόληψη του κινδύνου κάποιας σοβαρής για τη ζωή αρρυθμίας, στην βελτίωση των συμπτωμάτων που προέρχονται από τις δομικές διαταραχές της νόσου και στην πρόληψη της εξέλιξης αυτών των διαταραχών. Στα θεραπευτικά μέτρα μπορεί να περιλαμβάνονται:
⦁ Αλλαγή στον τρόπο ζωής
Οι ασθενείς θα πρέπει να αποφεύγουν την έντονη κόπωση και τα ανταγωνιστικά αθλήματα. Εκτός από τον κίνδυνο των αρρυθμιών, η έντονη άσκηση έχει ενοχοποιηθεί και για δυσμενή εξέλιξη της νόσου
⦁ Φαρμακευτική αγωγή
Θεραπεία για την αντιμετώπιση της καρδιακής δυσλειτουργίας δεξιάς ή αριστερής κοιλίας (β-αποκλειστές, αναστολείς του μετατρεπτικού ενζύμου της αγγειοτενσίνης, διουρητικά). Θεραπεία για την καταστολή των αρρυθμιών με αντιαρρυθμικά φάρμακα όπως η αμιωδαρόνη.
⦁ Εμφύτευση απινιδωτή
Ο εμφυτεύσιμος απινιδωτής είναι μία μικροσκοπική συσκευή που τοποθετείται με μία τομή στο δέρμα κάτω από την κλείδα και συνδέεται με ένα ή δύο ηλεκτρόδια που δια μέσω της υποκλειδίου φλέβας οδηγούνται στο εσωτερικό της καρδιάς. Ο απινιδωτής μπορεί να ελέγχει συνεχώς τον καρδιακό ρυθμό και αν διαπιστώσει σοβαρή αρρυθμία να ενεργοποιείται σταματώντας την με ηλεκτρικά ερεθίσματα ή με ηλεκτρική εκφόρτιση (σοκ).
Καταλήγουμε στην εμφύτευση απινιδωτή όταν έχουν συμβεί σοβαρές αρρυθμίες (κοιλιακή ταχυκαρδία, κοιλιακή μαρμαρυγή) ή προφυλακτικά όταν ο ασθενής έχει χαρακτηριστικά υψηλού κινδύνου για εμφάνιση τέτοιων επικίνδυνων αρρυθμιών όπως για παράδειγμα η σοβαρή διαταραχή στη δομή της δεξιάς κοιλίας, η δυσλειτουργία και της αριστερής κοιλίας, η προηγούμενη συγκοπή.
⦁ Κατάλυση (ablation)
Φτάνουμε στη θεραπεία με κατάλυση όταν έχουμε πολλαπλά επεισόδια κοιλιακών ταχυκαρδιών και πιθανόν ανάλογες θεραπείες με εκφορτίσεις (σοκ) από τον απινιδωτή. Για την κατάλυση χρησιμοποιούμε τρισδιάστατα συστήματα χαρτογράφησης της καρδιάς που μας δίνουν τη δυνατότητα να απεικονίσουμε με λεπτομέρεια το ηλεκτρικό δυναμικό σε κάθε σημείο της καρδιάς, αναγνωρίζοντας τις παθολογικές περιοχές (Εικόνα 5). Με τη χρήση αυτών των τεχνολογικών δυνατοτήτων μπορούμε να επεμβαίνουμε με ακρίβεια στις περιοχές που είναι υπεύθυνες για τη γένεση και τη διατήρηση των αρρυθμιών.
⦁ Μεταμόσχευση καρδιάς
Επιφυλάσσεται για ασθενείς με πολύ βαριά καρδιακή ανεπάρκεια ή ακόμη και ακατάπαυστες αρρυθμίες που δεν μπορούν να κατασταλούν φαρμακευτικά μέσα, με τον απινιδωτή ή με κατάλυση σε έμπειρα κέντρα.
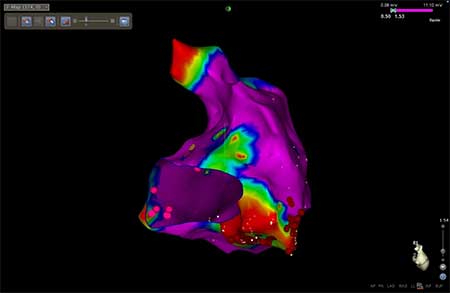
Εικόνα 5. Εικόνα από δικό μας περιστατικό στο εργαστήριο ηλεκτροφυσιολογίας. Απεικονίζεται η δεξιά κοιλία με ένα τρισδιάστατο σύστημα χαρτογράφησης και το ηλεκτρικό δυναμικό σε κάθε σημείο της. Οι περιοχές με το κόκκινο χρώμα είναι περιοχές με χαμηλό δυναμικό στις οποίες υπάρχει νόσος.
